Analyse des regionalen Hilfesystems in Stadt und Landkreis Landshut

Florian Moser
Einleitung
Zwischen 2001 und 2021 ist unter 12- bis 17-Jährigen die 12-Monats-Konsumprävalenz von Alkohol (2001: 78,6 %; 2021: 47,2 %) bzw. Tabak (2001: 27,5 %; 2021: 6,1 %) deutlich gesunken, wohingegen die 12-Monats-Konsumprävalenz von Cannabis nach einem Rückgang bis 2011 seit etwa zehn Jahren zunimmt (2001: 9,2 %; 2021: 7,6 %) (Orth & Merkel, 2022). Die 12-Monats-Konsumprävalenzen für andere illegale Drogen lagen zwischen 2001 (2,0 %) und 2019 (1,0 %) auf einem sehr niedrigen Niveau (ebd.). Regelmäßiger und intensiver Konsum psychotroper Substanzen hat neurobiologische, soziale und psychische Folgen. Bei frühem Konsumbeginn in der Adoleszenz zeigt sich ein erhöhtes Risiko von Fehlentwicklungen (Küfner et al., 2020), so dass Kinder und Jugendliche, die verstärkt psychoaktive Substanzen konsumieren, eine wichtige Zielgruppe für das Hilfesystem sein sollten.
Vorarbeiten belegen eine Versorgungslücke für Kinder und Jugendliche mit klinisch relevantem Substanzkonsum (DHS, 2018; Thomasius & Stolle, 2008; Thomasius et al., 2016). Versorgungsschritte in der Arbeit mit suchterkrankten und -gefährdeten Kindern und Jugendlichen reichen auch in die Kinder- und Jugendhilfe hinein, so dass heterogene Hilfeformen und Settings eine umfängliche Analyse der aktuellen Versorgungslage verkomplizieren. Bislang stehen für den bayerischen Raum kaum aussagekräftige Daten zur Versorgungslage von suchterkrankten und -gefährdeten Kindern und Jugendlichen zur Verfügung, was praxistaugliche Empfehlungen für eine bedarfsgerechte Ausgestaltung des regionalen Hilfesystems erschwert.
Um abzuschätzen, inwieweit das regionale Versorgungsangebot in Stadt und Landkreis Landshut den Bedarfen suchterkrankter und -gefährdeter Kinder und Jugendlicher gerecht wird, wurden daher bewusst Hilfeformen und Settings einbezogen, deren primäre Aufgabe nicht in der Versorgung suchterkrankter und -gefährdeter Personen liegt.
Methodik
Wir haben im Rahmen einer Forschungswerkstatt an der Hochschule Landshut in den Studiengängen Soziale Arbeit sowie Soziale Arbeit in der Kinder- und Jugendhilfe 13 leitfadengestützte Interviews mit Personen geführt, die in verschiedenen Einrichtungen in der Stadt und dem Landkreis Landshut suchterkrankte und -gefährdete Kinder und Jugendliche beraten und behandeln. Hierbei kam für alle Einrichtungen und Settings ein einheitlicher Interviewleitfaden zum Einsatz.
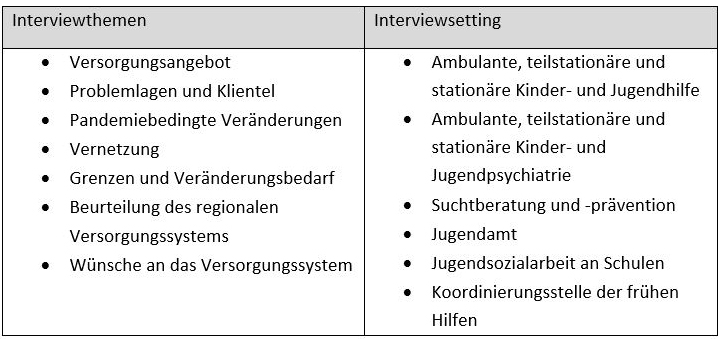
Tabelle 1: Themen und Settings der Interviews
Die Interviewthemen und -settings sind in Tabelle 1 dargestellt. Für eine lockere und entspannte Gesprächssituation wurden die Interviews persönlich im jeweiligen Arbeitsumfeld geführt. Die Durchführung, Transkription und Auswertung gemäß qualitativer Inhaltsanalyse (Mayring, 2015) der Interviews erfolgte durch Studierende in supervidierten Kleingruppen.
Ergebnisse
Insgesamt wurden 343 Minuten Interviewmaterial analysiert, wobei die Interviews im Mittel 25 Minuten (Spannweite: 8 Minuten bis 45 Minuten) dauerten. Es ließen sich neun, dem Interviewleitfaden entsprechende Endkategorien identifizieren:
- Versorgungsangebot
- Inanspruchnahme von Angeboten
- Problemlagen und Klientel
- Behandlungserfolge
- Pandemiebedingte Veränderungen
- Vernetzung
- Grenzen, Schwierigkeiten und Veränderungsbedarf
- Beurteilung des regionalen Versorgungssystems
- Wünsche an das Versorgungssystem
Nachfolgend werden die Ergebnisse zur Beschreibung der Klientel, des Versorgungsangebots und der Vernetzung sowie weitere Entwicklungspotenziale näher beleuchtet.
1) Charakterisierung der Klientel
Hilfen werden den Interviewten zu Folge größtenteils im Jugend- und frühen Erwachsenenalter in Anspruch genommen, wobei die Hilfesuchenden insbesondere Cannabis und Alkohol konsumierten. Auch Mischkonsum verschiedener Substanzen sei weit verbreitet:
„Ähm ich glaube nicht, dass wir viele haben, die nicht kiffen, also ich denke (…) über 90 Prozent“ (I5, 138-139). „Also bei uns (…) entweder mit Alkohol oder THC-Konsum“ (I13, 113-114). „Sonst ist es viel Misch Masch“ (I7, 91-92).
Nach Einschätzung der praktisch Tätigen sind zwei von drei Hilfesuchenden männlich, die Kontaktaufnahme wurde überwiegend als fremdmotiviert eingestuft.
2) Versorgungsangebot
In Stadt und Landkreis Landshut bestehen folgende Versorgungsangebote:
- Bezirkskrankenhaus Landshut (Qualifizierte Entzugsbehandlung; Suchtambulanz für Jugendliche)
- Fachambulanz des Caritasverbands (für Erwachsene; in Ausnahmefällen für Minderjährige, da keine andere Beratungsstelle vorgehalten wird)
- Landshuter Netzwerk (Präventionsprojekte HaLT, Zündstoff, FreD)
Die Hilfesuchenden sind in unterschiedlichen Settings anzutreffen, was nach Meinung der praktisch Tätigen den Bedarfen nicht ausreichend gerecht wird. Oftmals würden Suchterkrankungen oder -gefährdungen bekannt, wenn die Klientel bereits in einer anderen Hilfeform angebunden sei. Die Interviewten äußerten, dass auch Hilfeformen, die nicht auf Suchterkrankungen spezialisiert seien, allgemeine Aspekte der Suchthilfe durch individuelle und flexible Konzepte umsetzen könnten, eine gezielte störungs- und altersspezifische „Suchtversorgung“ jedoch nur in Settings mit entsprechender Spezialisierung gelänge. Das Ausmaß und die Qualität der Anbindung suchterkrankter und -gefährdeter Kinder und Jugendlicher an verschiedene Hilfeformen und Settings wurde sehr unterschiedlich bewertet.
Im Bereich Prävention bzw. medizinische Versorgung wurde überwiegend ein bedarfsgerechtes Versorgungsangebot konstatiert:
„Ähm, in der Prävention würde ich sagen gut“ (I4, 56). „(…) die medizinische Versorgung, die ist wahrscheinlich in Landshut am allerbesten im Vergleich zu allen anderen Städten in Niederbayern (…)“ (I5, 352-353).
In den Settings Beratung, ambulante psychiatrisch/psychotherapeutische Versorgung und stationäre Jugendhilfe wurden hingegen Lücken wahrgenommen:
„Im Moment haben wir Wartezeiten, worüber ich ganz unglücklich bin“ (I10, 35). „Ich weiß, die Wartezeiten sind ja unendlich lange“ (I10, 457). „(…) an stationären Hilfen ist es eigentlich desaströs, weil eigentlich gibt es keine spezialisierte Einrichtung für diese Altersgruppe im Landkreis“ (I1, 380-381).
3) Vernetzung
Vernetzung eröffnet grundsätzlich Möglichkeiten, Chancen und Weiterentwicklungspotenzial für praktisch Tätige, Betreute und die Versorgung. Durch regionale und überregionale Vernetzung und Kooperation können lange Wartezeiten bis zur Einleitung passender Hilfen vermieden werden und nahtlose Anschlussmaßnahmen, bspw. nach qualifizierter Entzugsbehandlung, erfolgen. In Landshut besteht durch den Arbeitskreis Sucht ein Forum zur Vernetzung der einzelnen Akteure und zur Weiterentwicklung des regionalen Suchthilfesystems. Nach Einschätzung der Interviewten ist das Hilfesystem für suchterkrankte und -gefährdete Kinder und Jugendliche in Stadt und Landkreis Landshut regional relativ gut vernetzt und unterschiedliche Akteure arbeiten gut zusammen (Kinder- und Jugendpsychiatrie, Jugendhilfe, Prävention):
„Ich glaube unser Netz ist tatsächlich relativ gut oder ist in einem guten Aufbau“ (I9, 243-244). „(…) wir vermitteln wie gesagt, wenn wir den Bedarf feststellen, was jetzt unsere Kompetenzen überschreiten sollte“ (I12, 247-248).
Die Bedeutung der überregionalen Vernetzung wurde auch im Kontext der regionalen Versorgungslage bewertet. Ohne überregionale Kooperationen sei eine alters- und störungsspezifische Behandlung aufgrund fehlender Angebote vor Ort nicht umsetzbar:
„Tatsächlich sind die Vernetzung zu Suchteinrichtung / ist wirklich schwierig, weil es fast keine gibt“ (I1, 334-335). „Man sucht Alternativen. Also man sucht sowohl irgendwie Einrichtungen, die trotzdem das machen können, obwohl sie nicht dieses Spezialgebiet haben, durch andere Vernetzungen“ (I9, 220-222).
4) Weiterentwicklungspotenziale
Die angemessene Versorgung suchterkrankter und -gefährdeter Kinder und Jugendlicher ist laut den praktisch Tätigen komplex. Persönliche Aspekte wie Multi-Problemlagen und motivationale Prozesse sowie strukturelle Faktoren erschwerten eine bedarfsgerechte Suchthilfe im Kinder- und Jugendbereich. Als unbefriedigend wurde insbesondere erlebt, dass der Bedarf der Kinder und Jugendlichen mitunter über die im eigenen Angebot leistbare Hilfe hinausgehe und es zugleich nicht immer geeignete weiterführende bzw. begleitende Versorgungsangebote gäbe.
Als Hürden für die Inanspruchnahme von Hilfe wurden zunächst die unzureichende Übersicht über die bestehenden Versorgungsstrukturen und eine fehlende Koordinierungsstelle genannt, außerdem wurde der Bedarf nach Angehörigenarbeit festgestellt:
„Ansonsten Zugangsbarrieren (…) fehlendes Wissen: ´Wo kann ich hin?´“ (I1, 431-432). „Und nachdem die Suchterkrankung von Jugendlichen ein sehr (.) komplexes Problem ist, ist die Einbeziehung von dem Umfeld natürlich unglaublich wichtig“ (I6, 25-27).
Um angemessen auf die Bedarfe der Jugendlichen reagieren zu können, wurde neben einer regelmäßigen Weiterqualifizierung der praktisch Tätigen auch eine größere Bereitschaft der Kostenträger zu flexiblen Lösungen gewünscht:
„(…) Supervision ist notwendig (…) Auch die Fortbildung ist ein wichtiger Faktor (…) um hier eine gute Arbeit machen zu können“ (I6, 163-165). „(…) wie (…) die Kassen ähm bestimmte Strukturen vorgeben (…) ich glaube da würde es das schon erleichtern, wenn da ein bisschen mehr Freiheit da wäre“ (I5, 336-346).
Seitens der praktisch Tätigen besteht auch der Wunsch nach mehr niedrigschwelligen, suchtspezifischen Angeboten. Hierzu müssten persönliche Kompetenzen und strukturelle Rahmenbedingungen für (digitale) innovative Versorgungsstrategien ausgebaut werden:
„(…) eine Anschlussmaßnahme an eine stationäre Behandlung, da gibt es hundertprozentig in Bayern gut Bedarf“ (I5, 422-423). „Es kommt darauf an, ähm wie gut die jeweiligen Stellen, in denen wir dann arbeiten, mit ihrem eigenen Online-Tool eingearbeitet sind“ (I4, 265-266).
Diskussion
Die bestehenden Hilfen werden laut praktisch Tätigen vor allem im Jugend- und frühen Erwachsenenalter in Anspruch genommen. Dies deckt sich mit Evidenz für einen Anstieg der Prävalenzen mit dem Übergang in das Erwachsenenalter (Orth & Merkel, 2020; 2022) und spricht für den Ausbau von Hilfen, die im Setting der Jugendarbeit die Weiterbetreuung über das 18. Lebensjahr hinaus ermöglichen.
Das Versorgungsangebot in der Stadt und dem Landkreis Landshut scheint insgesamt nicht ausreichend auf die speziellen Bedarfe suchterkrankter und -gefährdeter Kinder und Jugendlicher ausgerichtet zu sein. Hier besteht Handlungsbedarf, um einer „Mitnahme“ von Suchterkrankungen ins Erwachsenenalter bestmöglich vorzubeugen (Kuntz et al., 2018; DGKJP; BAG; BKJPP, 2012). Zwar wurden die stationäre medizinische Versorgung, die Angebote der Suchtambulanz der Kinder- und Jugendpsychiatrie im Bezirkskrankenhaus Landshut und das Präventionsangebot gelobt, doch im Hinblick auf Beratungsangebote und die ambulante psychiatrisch/psychotherapeutische Versorgung durch Niedergelassene wurde ein Versorgungsengpass konstatiert. Um regionale Lücken zu schließen, brauche es überregionale Vernetzung, entsprechende bereits bestehende Kooperationen seien aber ausbaufähig. Zudem sahen die Interviewten Bedarf, bestehende Angebote niederschwelliger zu gestalten bzw. hier innovative neue Angebote zu schaffen.
Die Interviewten betonten, dass isolierte Hilfsangebote aufgrund der multifaktoriellen Problemlagen und alters- bzw. störungsspezifischen Bedarfe der Betroffenen ihre Grenzen hätten. Deswegen sei die bestehende enge regionale Vernetzung positiv zu bewerten.
Im Einklang mit der Forderung aktueller Leitlinien nach einer besseren Einbeziehung des sozialen Umfelds in die Behandlung von Menschen mit Suchtproblemen (AWMF, 2020; DGPPN, 2016) wurde der Angehörigenarbeit settingübergreifend große Bedeutung beigemessen. Dies sollte bei der Weiterentwicklung der Versorgungsangebote mitbedacht werden. Die Interviewten äußerten den Wunsch nach einer systematischeren Steuerung des Zugangs zum (suchspezifischen) Hilfesystem.
Limitationen und Stärken
Die hier präsentierten Ergebnisse spiegeln die subjektive Sicht der Interviewten wider und erheben keinen Anspruch auf Repräsentativität. Aufgrund der kleinen Fallzahl (13 Interviews) war es zudem nicht möglich herauszuarbeiten, inwieweit sich die Sichtweise von praktisch Tätigen in suchtspezifischen und nicht-suchtspezifischen Hilfsangeboten für Kinder und Jugendliche unterscheidet. Zugleich ermöglicht die Einbeziehung suchtspezifischer und nicht-suchtspezifischer Hilfsangebote eine möglichst umfassende Darstellung des Versorgungsangebots für suchterkrankte und -gefährdete Kinder und Jugendliche in Stadt und Landkreis Landshut. Hieraus lassen sich sehr konkrete Ansatzpunkte und Impulse für die Weiterentwicklung des Hilfesystems ableiten.
Schlussfolgerungen für die Praxis
In Stadt und Landkreis Landshut besteht ein gut vernetztes und ausbaufähiges regionales Versorgungssystem. Zugleich besteht überregionaler Kooperationsbedarf, um Zugang zu Angeboten zu schaffen, die aufgrund von Personalmangel, fehlender Fachexpertise oder finanziellen Engpässen vor Ort nicht vorgehalten werden können. Um die Versorgungsbedarfe suchterkrankter Kinder und Jugendlicher noch besser zu erfüllen, scheint es wünschenswert, eine Stelle mit Koordinierungsfunktion und niedrigschwellige Zugänge zum Hilfesystem zu schaffen sowie die überregionale Vernetzung weiter auszubauen. Zudem sollte im Sinne früher Hilfen der Ausbau präventiver und digitaler Angebote im Fokus stehen. In diesem Zusammenhang und vor dem Hintergrund der kürzlich erfolgten Teil-Legalisierung von Cannabis erscheint der Ausbau regionaler Cannabis-spezifischer (präventiver) Behandlungs- und Beratungsangebote sinnvoll. Cannabiskonsum wurde auch von den interviewten Fachkräften als zentrales Problemfeld benannt.
Danksagung
Ein großer Dank gebührt Frau Dr. Schwarzkopf (IFT – Institut für Therapieforschung München) für die wertvolle Unterstützung und Begleitung beim Erstellen dieses Artikels.
Der ungekürzte Forschungsbericht u. a. mit Inhalten zu medienbezogenen Störungen und Auswirkungen der Sars-CoV-2-Pandemie kann bei den Autor:innen angefordert werden.
Kontakt:
Florian Moser
Bezirkskrankenhaus Landshut
Prof.-Buchner-Str. 22
84034 Landshut
f.moser(at)bkh-landshut.de
Sabrina Zenger
MOFAM GmbH & Co.KG
Ohmstraße 4
84144 Geisenhausen
sabrina.zenger(at)mofam.de
Angaben zu den Autor:innen:
Florian Moser ist Suchttherapeut M. Sc., Promovend an der Universität Regensburg und in Ausbildung zum Kinder- und Jugendlichenpsychotherapeuten. Er ist auf der Akutstation und in der Suchtambulanz der Klinik für Kinder- und Jugendpsychiatrie, Psychotherapie und Psychosomatik in Landshut tätig.
Sabrina Zenger ist Familienhebamme und Sozialarbeiterin B. A. Sie ist beim Kinder- und Jugendhilfeträger Mofam GmbH & Co. KG im ambulanten Bereich als Sozialpädagogische Familienhilfe, Erziehungsbeiständin oder in den Frühen Hilfen tätig.
Literatur:
- Arnaud, Nicolas & Thomasius, Rainer (2022). Substanzbezogene Störungen und Transitionspsychiatrie. Der Nervenarzt, 93(4), 341–350. https://doi.org/10.1007/s00115-022-01266-6
- Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften e. V. (Hrsg.) (2020). S3 Leitlinie „Screening, Diagnose und Behandlung alkoholbezogener Störungen“. URL: https://www.awmf.org/uploads/tx_szleitlinien/076-001l_S3-Screening-Diagnose-Behandlung-alkoholbezogene-Stoerungen_2021-02.pdf. Zugriff: 04.02.2023
- Bock, A., Huber, E., Müller, S., Henkel, M., Sevecke, K., Schopper, A., Steinmayr-Gensluckner, M., Wieser, E., & Benecke, C. (2019). Psychisches Strukturniveau im Jugendalter und der Zusammenhang mit späterer psychischer Erkrankung – eine Langzeitstudie. Zeitschrift für Kinder- und Jugendpsychiatrie und Psychotherapie, 47(5), 400–410. https://doi.org/10.1024/1422-4917/a000656
- Deutsche Hauptstelle für Suchtfragen e. V. (2018). Stationäre Einrichtungen: medizinische und pädagogische Angebote für abhängige Jugendliche, in: N. Wirth (Hrsg.), Suchtprävention in der Heimerziehung: Handbuch zum Umgang mit legalen wie illegalen Drogen, Medien und Ernährung, 2. Aufl., S. 62-63
- Deutsche Gesellschaft für Kinder- und Jugendpsychiatrie, Psychosomatik und Psychotherapie (DGKJP), Bundesarbeitsgemeinschaft der Leitenden Klinikärzte für Kinder- und Jugendpsychiatrie, Psychosomatik und Psychotherapie e. V. (BAG KJPP), Berufsverband für Kinder- und Jugendpsychiatrie, Psychosomatik und Psychotherapie in Deutschland (BKJPP) (2012): Anforderungen an die qualifizierte Entzugsbehandlung bei Kindern und Jugendlichen
- Deutsche Gesellschaft für Psychiatrie und Psychotherapie, Psychosomatik und Nervenheilkunde (DGPPN) (2016): S3-Leitlinie Methamphetamin-bezogene Störungen. URL: https://www.dgppn.de/_Resources/Persistent/42b731d6180ceeaceae551fc8ae2a1b54eea591a/S3-LL-Methamphetamin_lang.pdf. Zugriff: 25.10.2022
- Keller, F., Stadnitski, T., Nützel, J., & Schepker, R. (2019). Verlaufsanalyse wöchentlicher Selbst- und Fremdeinschätzungen in der Langzeittherapie suchtkranker Jugendlicher. Zeitschrift für Kinder- und Jugendpsychiatrie und Psychotherapie, 47(2), 126-137. https://doi.org/10.1024/1422-4917/a000594
- Kuntz, Benjamin; Waldhauer, Julia; Zeiher, Johannes; Finger, Jonas D. & Lampert, Thomas (2018). Soziale Unterschiede im Gesundheitsverhalten von Kindern und Jugendlichen in Deutschland – Querschnittergebnisse aus KIGGS Welle 2. Journal of Health Monitoring 3 (2), Berlin
- Küfner, Heinrich; Pfeiffer-Gerschel, Tim & Hoch, Eva (2020): Störungen durch den Konsum illegaler Substanzen (Drogenkonsumstörungen). In: Hoyer, Jürgen & Knappe Susanne (Hrsg.) Klinische Psychologie & Psychotherapie. Berlin, Heidelberg: Springer. https://doi.org/10.1007/978-3-662-61814-1_40. Zugriff: 04.02.2023
- Mayring, Philipp (2015): Qualitative Inhaltsanalyse. Grundlagen und Techniken, 12. Aufl., Weinheim: Beltz
- Orth, Boris & Merkel, Christina (2020): Die Drogenaffinität Jugendlicher in der Bundesrepublik Deutschland 2019. Rauchen, Alkoholkonsum und Konsum illegaler Drogen: aktuelle Verbreitung und Trends. BZgA-Forschungsbericht. Köln: Bundeszentrale für gesundheitliche Aufklärung. DOI: 17623/BZGA:225-DAS19-DE-1.0. Zugriff: 04.02.2023
- Orth, B. & Merkel, C. (2022). Der Substanzkonsum Jugendlicher und junger Erwachsener in Deutschland. Ergebnisse des Alkoholsurveys 2021 zu Alkohol, Rauchen, Cannabis und Trends. BZgA-Forschungsbericht. Köln: Bundeszentrale für gesundheitliche Aufklärung. https://doi.org/10.17623/BZGA:Q3-ALKSY21-DE-1.0
- Paus, T., Keshavan, M. S., & Giedd, J. N. (2008). Why do many psychiatric disorders emerge during adolescence? Nature Reviews Neuroscience, 9(12), 947–957. https://doi.org/10.1038/nrn2513
- Plener, P. L., Groschwitz, R. C., Franke, C., Fegert, J. M., & Freyberger, H. J. (2015). Die stationäre psychiatrische Versorgung Adoleszenter in Deutschland. Zeitschrift für Psychiatrie, Psychologie und Psychotherapie, 63(3), 181–186. https://doi.org/10.1024/1661-4747/a000238
- Thomasius, Rainer & Stolle, Martin (2008): Substanzbezogene Störungen im Kindes- und Jugendalter – diagnostische und therapeutische Strategien. Sucht Aktuell. Zeitschrift des Fachverbandes Sucht e. V.
- Thomasius, R., Thoms, E., Melchers, P., Roosen-Runge, G., Schimansky, G., Bilke-Hentsch, O., & Reis, O. (2016). Anforderungen an die qualifizierte Entzugsbehandlung bei Kindern und Jugendlichen. Sucht, 62(2), 107–111. https://doi.org/10.1024/0939-5911/a000416

